
La dégénérescence maculaire liée à l’âge (DMLA) touche près de 200 millions de personnes dans le monde et il n’existe pas de traitement curatif adapté à chaque ou à tous les patients. Cependant, ce modèle de laboratoire 3D utilisant des tissus dérivés du patient pourrait changer la donne. Conçu par une équipe de bioingénieurs de l’Université de Rochester, ce modèle imite la partie de la rétine humaine touchée par la dégénérescence maculaire, en combinant un tissu rétinien dérivé de cellules souches autologues et des réseaux vasculaires reconstitués avec des matériaux synthétiques. Présenté dans la revue Cell Stem Cell, ce modèle a déjà permis de mieux comprendre le développement de la maladie et promet le développement de traitements plus définitifs et mieux personnalisés.
Car la question subsiste de savoir si les défauts ou déficiences de la rétine elle-même sont responsables de la maladie et si dans ce cas quelles parties de la rétine en particulier, ou si la DMLA est causée par d'autres problèmes systémiques, comme l'approvisionnement en sang ou la pression sanguine. La recherche suggère ici la responsabilité de défauts rétiniens dans une zone appelée épithélium pigmentaire rétinien (RPE : retinal pigment epithelium), la couche cellulaire pigmentée située à la surface externe de la rétine.
Le premier modèle en 3D de rétine humaine personnalisée touchée par la DMLA
Les chercheurs rappellent que la DMLA, qui entraîne une perte de la vision centrale, est la cause la plus fréquente de cécité chez les adultes de 50 ans ou plus, touchant environ 196 millions de personnes dans le monde. Il n'y a pas de remède, bien que le traitement par injection intravitréenne d'agents anti-facteur de croissance de l'endothélium vasculaire (anti-VEGF) puisse ralentir l'apparition et préserver une certaine vision.
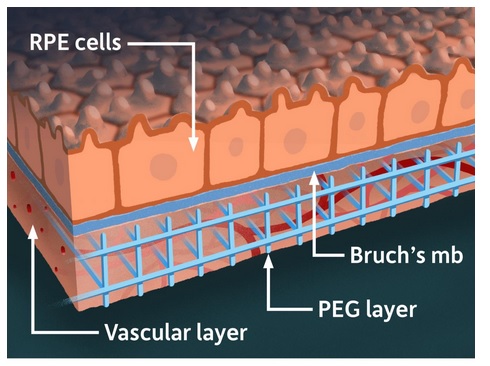
Comprendre pour traiter : le modèle combine des tissus rétiniens dérivés de cellules souches autologues et des réseaux vasculaires du patients reproduits avec des matériaux synthétiques, dans une « matrice » tridimensionnelle (Voir visuel). L'utilisation de tissu rétinien 3D dérivé du patient permet d'étudier les mécanismes sous-jacents personnalisés impliqués dans la forme humide de la DMLA- qui est la forme la plus agressive de la maladie. Ces changements liés à la DMLA humide décryptés grâce à ce modèle de rétine humaine peuvent ensuite être ciblés avec des médicaments. « A partir de cette nouvelle compréhension, notre espoir est de pouvoir développer de nouvelles thérapies médicamenteuses et de tester l'efficacité de traitements personnalisés pour chaque patient », commente l’auteur principal, Ruchira Singh, professeur agrégé d'ophtalmologie au Flaum Eye Institute de l'Université de Rochester.
Les défauts de la rétine elle-même semblent responsables de la maladie : le modèle a déjà permis d’identifier la responsabilité de défauts de la rétine dans la pathogenèse, et d’écarter celle de maladies systémiques, cardiovasculaires notamment : les défauts sont localisés dans l’épithélium pigmentaire rétinien (RPE), la couche cellulaire qui couvre la rétine. 2 zones de l'œil humain sont affectées par la DMLA : le RPE et, sous le RPE, le système de soutien « choriocapillaire », composé en grande partie de capillaires qui alimentent la rétine au niveau de la macula. A la différence des modèles animaux, ce modèle humain in vitro permet d’étudier l'ensemble du complexe touché par la maladie.
Au-delà, des pistes thérapeutiques se dessinent : par exemple, les chercheurs montrent que des formes précoces et sèches de DMLA peuvent être reproduites en culture, que certaines formes pourraient être causées par un dysfonctionnement des cellules RPE et donc traitées en ciblant le RPE.
Source: Cell Stem Cell 29 March 2021 DOI : 10.1016/j.stem.2021.02.006 3D iPSC modeling of the retinal pigment epithelium-choriocapillaris complex identifies factors involved in the pathology of macular degeneration
Plus sur la DMLA

Laisser un commentaire